Hypercalcæmi er betegnelsen for forhøjet calcium (Ca) i blodet.
Ætiologi
Hyppige årsager til hypercalcæmi er primær hyperparathyreodisme, cancer (ofte brystcancer, lungecancer eller knoglemetastaser), familiær hypocalciurisk hypercalcæmi, d-vitaminforgiftning, overbehandling med kalk, sarkoidose, tuberkulose, hypertyrodisme, thiazidbehandling, vitamin A forgiftning, addisons sygdom, pseudohyperparathyrodisme og immobilisation. Malignitet og primær hyperparathyroidisme udgør ca. 90% af årsagerne til hypercalcæmi. Vitamin D forgiftning er meget sjældent i Danmark.
Hvis PTH er høj er årsagerne hyppigst primær hyperparathyrodisme, tertiær hyperparathyrodisme, familiær hypokalciurisk hypercalcæmi, lithiumbehandling (ændret setpoint for PTH sekretion), PTH-producerende maligne tumorer eller parathyroid cancer. Både PTH-producerende maligne tumorer og parathyroid cancer er meget sjældent.
Supprimeret PTH (lav eller lavt i normalområdet) kaldes for non-parathyroid eller hypoparathyroid hypercalcæmi, og her er årsagerne især malignitet, sarcoidose, vitamin D forgiftning, vitamin A forgiftning, addisons sygdom, immobilisering, oliegranulomer eller hypertyrodisme.
Ved hypokalciurisk hypercalcæmi kan årsagen enten være famililær hypokalciurisk hypercalæcmi eller behandling med thiazider.
Malign hypercalcæmi: Malign hypercalcæmi skyldes dels et paraneoplastisk fænomen og dels knoglemetastaser. Det paraneoplastiske fænomen forekommer ved at tumorcellerne udskiller et PTH lignende substans kaldet PTHrP, der virker på samme måde som PTH. Ved knoglemetastser sker der undslip af Ca i blodbanen ved destruktion af knoglerne. En tredje mulighed er d-vitaminforgiftning der opstår især ved hæmatologiske sygdomme, hvor tumorcellerne inducerer dette.
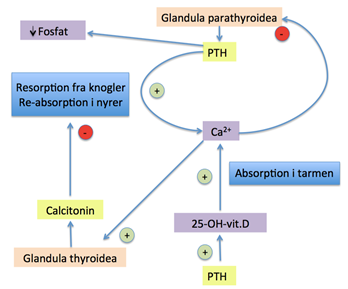
Calciumstofskiftet: Reguleringen af calciummetabolismen er kompleks. Gll. parathyroidea producerer PTH, der øger calciumniveauet i blodet, både fra knoglerne, tarmene og nyrerne. Det øger kalkniveauet ved at stimulere knogleresorption og øget syntese af 1,25-dihydroxyvitamin D. Vitamin D medfører øget absorption af calcium fra tarmene og giver øget reabsorption af calcium i nyrerne. Calcium i blodet udøver negativt feedback på PTH produktionen i gll. parathyroidea, så PTH falder når calciumniveauet bliver normalt og stiger når calciumniveauet bliver for lavt. Calcitonin er også en vigtig regulator, denne dannes i gl. thyroidea og virker modsat PTH, ved at sænke calcium-niveauet i blodet. Dette sker ved at hæmme knogleresorptionen, øge knogleformationen og hæmme reabsorption af calcium i nyrerne.
Udredning & diagnostik
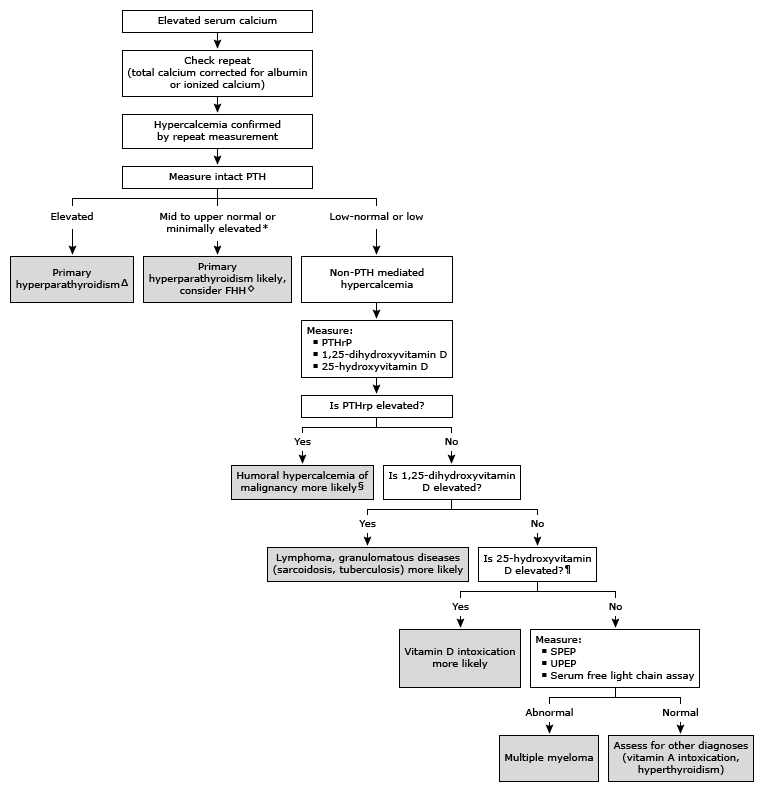
Diagnosticeres ved en blodprøve, hvor man måler P-Ca-ion-frit. Inddeles i:
- Let hypercalcæmi ved 1,3-1,5 mM
- Moderat hypercalcæmi 1,5-1,7 mM
- Svær hypercalcæmi >1,7 mM
- Hypercalcæmisk krise > 2,4 mM eller > 2,0 mM og påvirket nyrefunktion.
Symptomer: Symptomer kan komme fra stort set alle organsystemer, herunder træthed, depression, gastritis, obstipation, hjertearytmi, nyresten, polyuri, dehydrering og muskelsvaghed.
Paraklinik: Ved hypercalcæmi bør kalkstofskiftet undersøges med PTH, vitamin D, fosfat, magnesium og kreatinin. Herudover bør overvejes at kontrollere calcitriol, m-komponent og lette kæder. Ved mistanke til sarkoidose skal man kontrollere Peptidyldipeptidase A (ACE). PTH vil ved hypercalcæmi normalt blive supprimeret til lav eller lavt i normalområdet, er dette ikke tilfældet kan der være tale om hypercalcæmi trods normal PTH, overvej primær hyperparathyrodisme. Hvis PTH er i den øvre tredjedel af referenceintervallet eller forhøjet kaldes det hyperparathyroid hypercalcæmi.
EKG: Der bør altid tages et EKG ved hypercalcæmi.
Hypercalcæmi bør give anledning til overvejelse af mulig malignitet, især ved samtidig hypoparathyrodisme.
Behandling
Behandling af hypercalcæmi omfatter væsketerapi, korrektion af andre elektrolytter, medicingennemgang og evt. medicinsk behandling. Dialyse kan overvejes i samråd med nefrologer, hvis behandlingen ikke er effektiv. Svær hypercalcæmi eller symptomatisk hypercalcæmi er altid indlæggelseskrævende.
Væsketerapi: Hypercalcæmi behandles med væsketerapi, ofte 3-6 L første døgn og herefter 3 L pr. døgn afhængig af effekt og hensyn til ældre samt kardielt syge. Pt. bør vejes daglig, og der bør føres væske og vandladningsskema.
Korrektion af elektrolytter: Udover korrektion af Ca, vil man typisk også korrigere andre elektrolytter, typisk K eller Mg. Disse vil ofte også korrigeres ifm. man korrigerer hypercalcæmien. Man skal overveje ikke at korrigere fosfat, idet der er risiko for udfældning af calciumfosfat-produkt.
Medicingennemgang: Relevant medicin pauseres eller seponeres, fx. thiazider, calciumtilskud, NSAID, ACE-hæmmere (der hæmmer renal perfusion), Vitamin D, Vitamin A, Multivitaminer, Digoxin og Lithium.
Farmakologisk behandling
Farmakologisk behandling kan omfatte behandling med Furosemid, Calcitonin, Bisfosfonater, glukokortikoider, Cinacalcet og Denosumab. I nedenstående tabel kan ses forventet behandlingseffekt afhængig af tilstand.
| Sygdom | Præparatvalg | ||||
| Bisfosfonat | Calcitonin(Miacalcic) | Glukokortikoid | Cinacalcet(Mimpara) | Denosumab | |
| Knoglemetastaser | +++ | + | ++ | – | +++ |
| Malign humoral hypercalcæmi | + | ++ | +++ | – | ++ |
| Primær hyperparatyroidisme | + | ++ | – | +++ | ++ |
| Sarcoidose | – | – | +++ | – | – |
| D-vitamin-forgiftning | – | – | +++ | – | – |
| A-vitamin-forgiftning | +++ | – | ++ | – | (++) |
| Immobilisation | +++ | + | – | – | (++) |
Furosemid: I nogle tilfælde behandles med furosemid, der også øger udskillelsen af calcium. Dette vil man typisk først gøre efter rehydrering.
Calcitonin: Calcitonin (Miacalcic) kan overvejes hos pt. med livstruende eller svær hypercalcæmi. Behandlingseffekt vil ses efter 6-24 timer. Kan kun anvendes som bridging til fx. bisfosfonater, idet man vil se en hurtig faldende effekt kort tid efter. Dette skyldes udvikling af tachyphylaxi. Derfor vil man typisk maks. behandle to døgn. Dosis vil typisk være 600 IE i 500 ml isoton NaCl givet s.c. eller i.v. over 6 timer.
Bisfosfonater: I nogle tilfælde behandles med bisfosfonater, fx. ved malignitet som årsag til hypercalcæmi. Dette vil man typisk først gøre efter rehydrering, ofte først når timediurese er over 100 ml/time. Her vil man typisk give Zoledronsyre 4 mg i.v. over mindst 15 minutter, hvis nyrefunktion tillader det. Virkningen vil typisk indtræde efter 1-2 døgn. Man vil ofte ikke give antiresorptiv behandling ved primær hyperparathyrodisme der skal behandles kirurgisk, da der er risiko for udvikling af hypocalcæmi grundet hungry bone syndrom efter operationen.
Denosumab: Anvendes i nogle tilfælde hvis hypercalcæmi er refraktær overfor bisfosfonater og nyrefunktionen er acceptabel. Her vil man typisk give 60-120 mg s.c.
Steroider: Bør som udgangspunkt undgås hvis videre udredning for malignitet eller granulomatøse sygdomme er planlagt, da det kan påvirke diagnostikken. Hvis årsagen er d-vitaminforgiftning eller sarkoidose, vil man ofte behandle med steroider. Ellers gives det typisk som injektion Solu-Cortef 50 mg x 4 dgl. eller som tbl. Prednisolon 50 mg første døgn, herefter 25 mg dgl.
Cinacalcet: Cinacalcet (Mimpara) anvendes typisk ved primær hyperparathyrodisme, dog ikke som førstevalg der er kirurgi. Derfor vil det typisk anvendes i ventetiden på subakut operation. Dosering er typisk 30 mg x 2 p.o.
Yderligere litteratur
Guidelines
Dansk Endokrinologisk Selskab har lavet en guideline for udredning og behandling af hypercalcæmi.
Referencer
Her kan du finde en liste med referencer der er anvendt i denne artikel. Der er også angivet direkte henvisninger i teksten samt ved anvendelse af billeder og figurer.