Delir eller Delirium er en organisk forvirringstilstand eller psykose der udløses af somatisk sygdom.
Ætiologi
Delir kan være udløst af mange somatiske tilstande, herunder dehydratio, infektion, urinretention, obstipation, nylig kirurgi, fraktur, anæmi, medicin, smerter, elektrolytforstyrrelser, thiaminmangel, hypotension, hypoksi, hypoglykæmi, AMI, apopleksi, abstinenser, søvnmangel, organsvigt, nye omgivelser og mange andre ting. Populært sagt er delir en skrøbelig hjernes udtryk for organisk sygdom. Patogenesen er kompleks og ikke helt forstået.
Delir er meget hyppigt hos en døende pt. de sidste døgn, denne form for delir kaldes for terminal delir. Udtalt organsvigt eller nært forestående død øger sandsynligheden for at tilstanden er irreversibel.
Risikofaktorer: Risikofaktorer for delir er høj alder, demens og generel kognitiv svækkelse, depression, funktionsnedsættelse, akut sygdom, frailty, multimorbiditet, polyfarmaci, nedsat syn eller hørelse, misbrug af rusmidler, tidligere tilfælde af delir og cerebrovaskulær sygdom.
Udredning & diagnostik
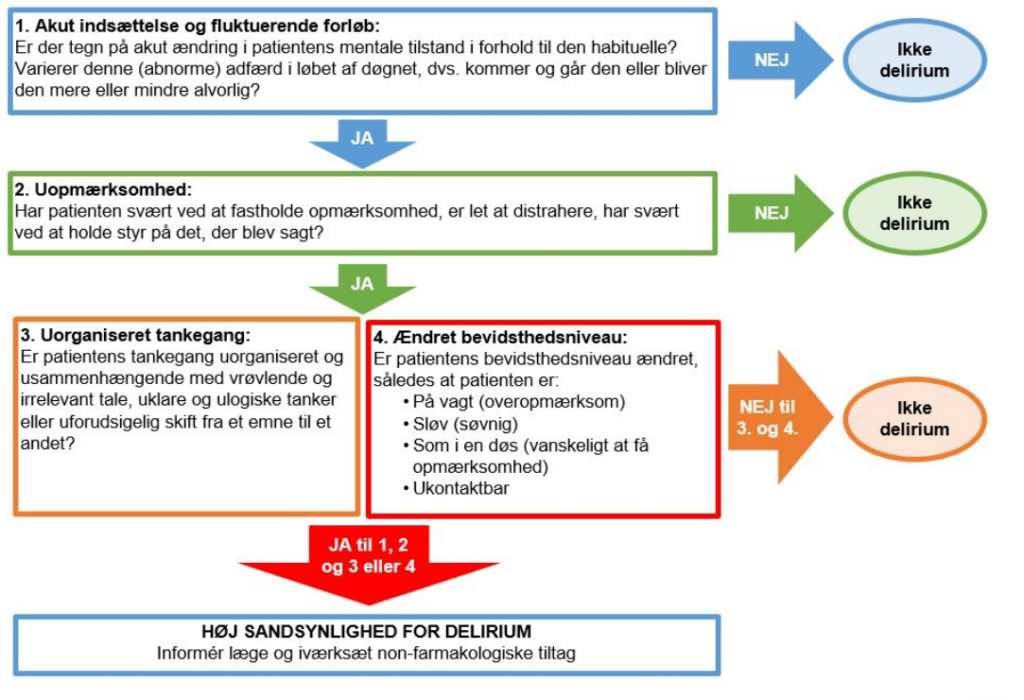
Diagnosticeres ved ICD-10, DSM-III-R eller DSM-5 kritierier, men i praksis ofte ved positiv CAM-scoring. Der skelnes mellem agiteret/hyperaktiv delir, stille/hypoaktiv delir og blandingsdelir, hvor pt. ved blandingsdelir veskler mellem agiteret og stille delir.
ICD-10: Følgende kriterier skal være opfyldt:
- A. Bevidsthedsuklarhed i form af nedsat opfattelse af omgivelserne og svækket opmærksomhed
- B. Kognitive forstyrrelser:
- svækkelse af umiddelbar genkaldelse og korttidshukommelse med relativt velbevaret langtidshukommelse
- desorientering i tid, sted og egne data
- C. Psykomotorisk forstyrrelse med mere end 1 af følgende:
- hurtige skift fra hypo- til hyperaktivitet
- øget reaktionstid
- øget eller nedsat talestrøm
- tendens til sammenfaren
- D. Forstyrret nattesøvn med mere end 1 af følgende:
- søvnløshed eller inverteret søvnrytme
- natlig forværring af symptomer
- urolige drømme og mareridt, evt. med hallucinationer eller illusioner
- E. Akut indsættende og fluktuerende forløb
- F. Evidens for hjerneorganisk ætiologi
DSM-III-R: Følgende kriterier skal være opfyldt:
- A. Nedsat evne til at fastholde opmærksomheden på ydre stimuli og straks at flytte opmærksomheden til nye eksterne stimuli.
- B. Uorganiseret tankegang, som viser sig vedspringende, irrelevant eller usammenhængende tale.
- C. Mindst to af følgende:
- reduceret bevidsthedsniveau (for eksempel ved at patienten har svært ved at holde sig vågen under undersøgelsen)
- forstyrret opfattelsesevne (illusioner eller hallucinationer)
- forstyrret søvnmønster
- øget eller mindsket psykomotorisk aktivitet
- desorienteret i tid, sted eller person
- nedsat hukommelse
- D. De kliniske kendetegn udvikles over en kort periode sædvanligvis timer til dage og har tendens til at fluktuere over døgnet.
- E. Der er holdepunkt fra anamnesen, den somatiske undersøgelse eller laboratorieundersøgelser for specifikke organiske faktorer som årsag til forstyrrelsen.
DSM-5: Følgende kriterier skal være opfyldt:
- Reduceret klarhed eller opmærksomhed med nedsat evne til at fokusere, opretholde eller ændre fokus
- Ændret kognition eller opfattelse
- Hukommelsessvigt, desorientering, sprogforstyrrelser eller udvikling af perceptionsforstyrrelser, hallucinationer, flygtige vrangforestillinger og illusioner er almindelige
- Tilstanden udvikles oftest over timer til få dage – og vil typisk svinge i løbet af dagen
- Sygehistorie/fund der bekræfter udløsende organisk årsag
CAM: Confusion Assessment Method (CAM) scoring anbefales til screening og erkendelse af delir samt efterfølgende monitorering hos indlagte pt. Det findes i forskellige udgaver, hvoraf b-CAM er en af de mest anvendte. Som alternativ til CAM findes også 4AT eller NuDESC.
Bevidsthedsniveauet vil man typisk vurdere ved Richmond Agitation Sedation Scale (RASS).

Symptomer: Akut opstået forvirring der er fluktuerende i løbet af døgnet, ændring af bevidsthedsniveauet, uorganiseret tankegang og uopmærksomhed.
Ved påvist delir skal der udredes for den udløsende årsag, der skal behandles.
Behandling
Den primære behandling af delir er behandling af den udløsende årsag. Herudover skal pt. vitale behov sikres, dvs. ernæring, vandladning, væskeindtag og afføring.
Medicingennemgang: Ved delir bør gennemføres medicingennemgang mhp. sanering af medicin der kan øge risikoen for delir, samt overvejelse om pausering af ikke-livsnødvendig medicin.
Non-farmakologisk behandling af delir
Der er evidens for at non-farmakologisk behandling er effektiv ift. at reducere varighed og sværhedsgraden af delir. Af non-farmakologisk behandling kan nævnes fastvagt, enestue, skærmning, tilstrækkelig med lys, briller, høreapparater der virker, reorientering, mobilisering, familiebilleder, synligt ur og kalender, undgå skiftende personale, gentagelser, kendte objekter, tilgængeligt gangredskab, undgå flytning af pt., sufficient ernæring og understøttelse af pt. egen døgnrytme.
Farmakologisk behandling af delir
Delir i sig selv er ikke indikation til behandling med antipsykotika, men anvendes hvis der ikke er andre muligheder og ikke sufficient effekt af non-farmakologisk behandling. Antipsykotika kan overvejes hvis pt. er svært forpint af fx. hallucinationer og vrangforestillinger, hvis pt. er til fare for sig selv eller andre eller hvis delir forhindrer sufficient diagnostik og behandling. Ofte vil det kunne være hvis pt. er afdelingsflygtig, sengeflygtig, udadreagerende, autoseponerer behandling og ikke vil modtage udredning eller behandling.
Det er omdiskuteret hvilke antipsykotika der er førstevalg. Før i tiden var Haloperidol (Serenase) førstevalg mange steder, men der synes at være en tendens til at anbefale Risperiodon som førstevalg og Olanzapin hvis der ikke kan indtages per os. Quetiapin anvendes typisk ved Parkinsonspatienter eller pt. med Lewy Body Demens, da andre antipsykotika kan forværre Parkinsonsymptomer. Haloperidol er det eneste antipsykotika der er godkendt til behandling af delir, hvorfor anvendelse af andre præparater er off label, men med stor erfaring for brug af dem.
Benzodiazepiner anbefales ikke grundet risiko for paradoks delir.
| Antipsykotika | Administrationsform | Dosisforslag |
|---|---|---|
| Risperidon | Tabletter, Smeltetabletter og oral opløsning | 0,5-2 mg p.n., max x 2 dgl. |
| Olanzapin | Tabletter, Smeltetabletter og i.m. injektioner | 2,5 mg p.n., max 10 mg dgl. |
| Quetiapin | Tabletter, Smeltetabletter og i.m. injektioner | 25 mg p.n., max 200 mg dgl. |
| Haloperidol | Tabletter, oral opløsning og i.m. injektioner | 1 mg p.n., max 5 mg dgl. |
Melatonin: Anbefales ikke, da ikke dokumentation for effekt.
Combar: Kan overvejes ved søvnforstyrrelser, hvor man typisk vil give en dosis på 7,5 mg til nat.
Protraheret delir: Ved langvarig protraheret eller behandlingsrefraktær delir vil man overveje konference med psykiatere ift. evt. højere dosis af antipsykotika eller ECT behandling.
Prognose
Delir er potentielt reversibelt, men det kan tage uger til måneder inden pt. har genvundet habituel kognitivt niveau. Hos nogle kan delir forblive protraheret, og det giver en dårlig prognose. Generelt medfører delir en dårligere prognose for død, funktionstab, længerevarende kognitiv svækkelse, hospitalserhvervede komplikationer (fald og infektioner), forlænget indlæggelsestid og demens.
Referencer
Her kan du finde en liste med referencer der er anvendt i denne artikel. Der er også angivet direkte henvisninger i teksten samt ved anvendelse af billeder og figurer.
- Delirium håndtering/profylakse (Region Syd regional instruks 2023)
- NKR: Forebyggelse og behandling af organisk delirium (SST 2021)
- DSM-IV and scales for measuring delirium (NICE)
- Opsporing, udredning og håndtering af delirium hos indlagte ældre (Ugeskriftet)
- Lommekort CAM-scoring