Alzheimers demens (AD) er den hyppigste form for demens, og udredes vanligt i de tre specialer geriatri, neurologi og psykiatri. Det kaldes også for Alzheimers sygdom.
Ætiologi
Alzheimers demens er den hyppigste demenssygdom, og står for 2/3 tilfælde af demens. Prævalensen er 85.000. Langt de fleste debuterer med Alzheimers demens efter 65 års alderen. Det er hyppigere hos kvinder end mænd. Før diagnosen er der en lang præklinisk fase uden kognitiv svækkelse der kaldes præklinisk Alzheimers demens. Kun i få pct. tilfælde er Alzheimers demens arvelig.
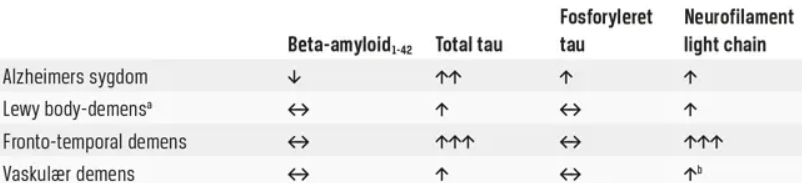
Årsagen til Alzheimers demens er ukendt, men karakteriseret ved akkumulering af skadelige proteiner ekstracellulært i hjernen ifa. betaamyloid plaques og intracellulært ifa. neurofibrillære tangles. Processen starter ved akkumuleringen af betaamyloid i hjernen, enten ved øget produktion eller nedsat nedbrydning. Senere sker hyperfosforylering af tau og neuronskade, som viser sig ved et forhøjet tau-niveau i cerebrospinalvæsken.
Risikofaktorer: Omfatter bl.a. hypertension, diabetes, rygning, overvægt og fysisk inaktivitet.
Udredning & diagnostik
Diagnosen er klinisk på baggrund af grundig anamnese, kogntiive tests og billeddiagnostik. Andre parakliniske undersøgelser kan understøtte diagnosen. En række differentialdiagnoser skal være udelukket. Der findes forskellige diagnostiske kriterier for Alzheimers demens, herunder NIA-AA kriterierne. Tidligere anvendte man NINCDS-ADRDA kriterier for sandsynlig Alzheimers Demens, men dette gør man ikke mere.
| NIA-AA kriterium | |
|---|---|
| A | Patienten opfylder generelle kriterier for demens |
| B | Snigende debut. Symptomerne har udviklet sig gradvist gennem måneder eller år – ikke pludseligt over timer eller dage |
| C | Entydig sygehistorie med kognitiv svækkelse over tid baseret enten på oplysninger eller observationer |
| D | De tidligste og mest fremtrædende kognitive funktionssvigt (deficits) fremgår tydeligt af anamnese og objektiv undersøgelse indenfor en af følgende kategorier. Amnestisk udgave: Dette er det mest almindelige syndrom indenfor Alzheimerdemens. De kognitive svigt omfatter forringelse af både indlæring og genkaldelse af nyligt tilegnede oplysninger. Der kræves også svigt indenfor mindst ét andet kognitivt domæne (dømmekraft, overblik og evne til at løse komplekse opgaver; visuelt-rumlige færdigheder; sproglige færdigheder; personlighed, adfærd eller situationsfornemmelse) Ikke-amnestisk udgave: i. Sproglig variant: de mest fremtrædende svigt er indenfor ordmobilisering, men der skal også være svigt indenfor andre kognitive domæner. ii. Visuelt-rumlig variant: de mest fremtrædende svigt er indenfor rumlig kognition, hvilket omfatter objektagnosi, forringet ansigtsgenkendelse, simultanagnosi og aleksi. Svigt indenfor andre kognitive domæner skal også være til stede. iii. Eksekutiv variant: de mest fremtrædende svigt er forringet evne til at ræsonnere og svækket dømmekraft og problemløsning. Svigt indenfor andre kognitive domæner skal også være til stede. |
| E | Diagnosen sandsynlig Alzheimerdemens må ikke anvendes, når der er dokumentation for enten: a) væsentlig samtidig cerebrovaskulær sygdom defineret ved en sygehistorie med 2 en apopleksi der er tidsmæssigt forbundet med debut eller forværring af kognitiv svækkelse; eller tilstedeværelse af talrige eller store infarkter eller udbredte hyperintensiteter i hvid substans b) kernesymptomer på Lewy body demens ud over selve demensen c) tydelige tegn på frontallapsvarianten (behavioral variant) af frontotemporal demens d) tydelige tegn på den semantiske variant eller den ikke-flydende, agrammatiske variant af de primære progressive afasier e) dokumentation for anden samtidig neurologiske sygdom eller ikke-neurologisk komorbiditet eller brug af medicin, der kan have væsentlig indflydelse på det kognitive funktionsniveau |
Kognitive tests: Der anvendes hyppigt kognitive test som screening eller til at støtte diagnosen, samt se om der er progression i sygdommen. Ofte anvendes MMSE eller BASIC ved screening og ACE-III ifm. udredning.
Stadieinddeling: Alzheimers demens inddeles i mild, moderat og svær AD.
- Mild AD: Klarer sig uden hjælp til basale ADL funktioner (spisning, påklædning og personlig hygiejne) (MMSE ofte omkring 20-30 point).
- Moderat AD: Klarer sig ikke uden en vis hjælp fra pårørende. Kan ofte ikke lades alene (MMSE ofte omkring 10-20 point).
- Svær AD: Helt afhængig af pleje og omsorg. Overvågning er nødvendig (MMSE ofte omkring 0-10 point).
Symptomer: Ved Alzheimers demens ses påvirkning af korttidshukommelsen og i mindre grad andre kognitive områder som sprog, eksekutive funktioner, visuospatiale funktioner og andre områder. Senere tilkommer neuropsykiatriske symptomer som angst, apati, irritabilitet, hallucinationer, vrangforestillinger, affektive symptomer, disinhibition, søvnforstyrrelser og appetitløshed. Debut af symptomer er snigende og der ses gradvist progression. Hallucinationer, vrangforestillinger og adfærdsforstyrrelser kan ses sent i forløbet. Der kan ses depression, som ofte kommer tidligt i forløbet.
Anamnese og objektiv undersøgelse: Fokus på anamnese om barndommen, skolegang, arbejde, fritidsinteresser, bilkørsel, IT og betalingsmidler, indkøb, madlavning og udefunktion, søvnbesvær, drømme, humør samt hukommelsesproblemer. Neurologisk undersøgelse indgår som objektiv undersøgelse. Ved Alzheimers demens ses hyppigt head-turning sign (HTS), hvor patienten vender hovedet mod den pårørende når spørgsmål skal besvares.
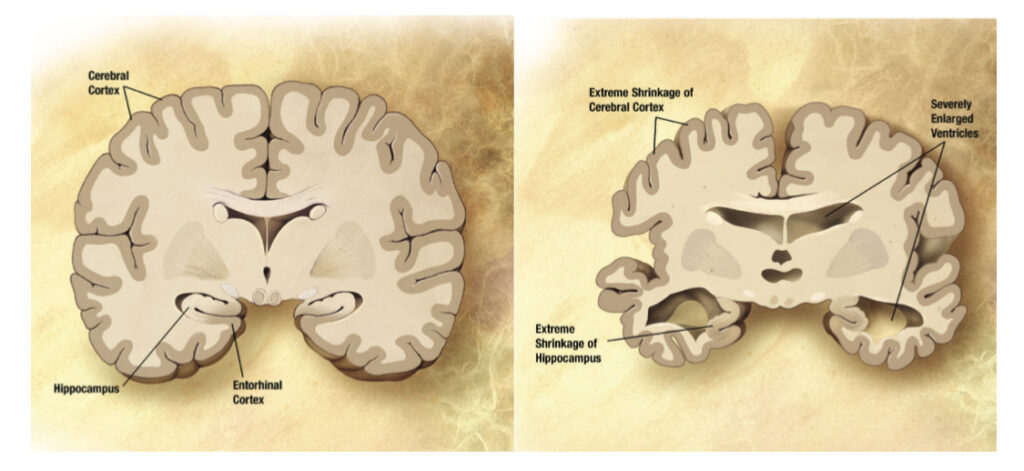
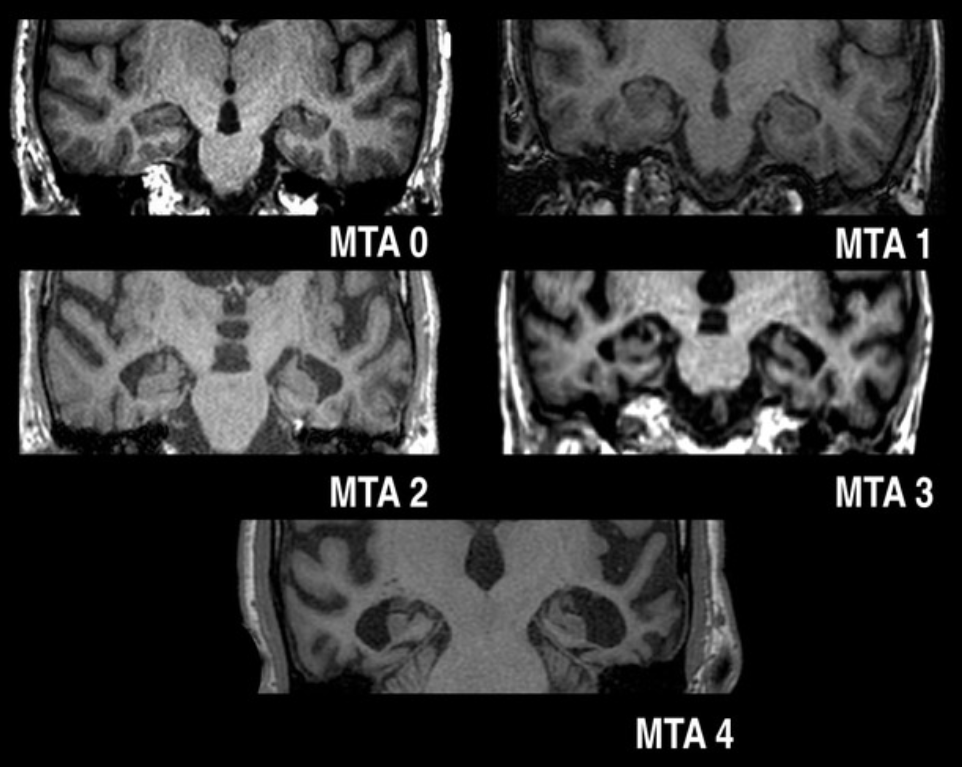
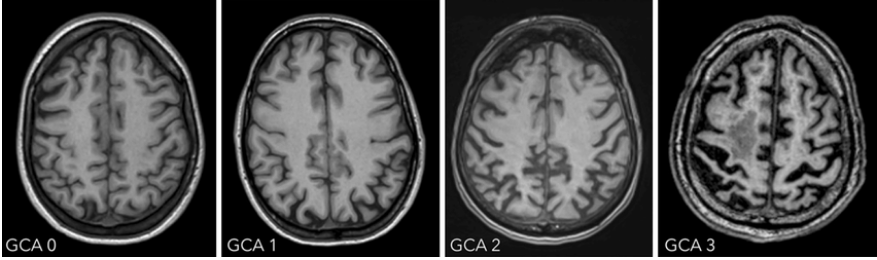
Billeddiagnostik: Der skal som udgangspunkt tages en CTC eller MRC for at kunne stille diagnosen. Man vil typisk se atrofi ved den mediale del af temporallappen. Ved MCI eller Alzheimers demens ses typisk media temporalatrofi, hvilket på en scanning kan beskrives ved en MTA-score. MTA-score går fra 0-4, hvor højere score betyder mere udtalt temporalatrofi. Generel atrofi beskrives ofte ved en GCA-score, der går fra 0-3 hvor højere score indikerer mere udtalt atrofi. I nogle tilfælde, specielt ved tvivl om diagnosen, anvendes 15F-FDG PET til at støtte diagnosen.
Lumbalpunktur: Vil i nogle tilfælde blive udført for at støtte diagnosen, men ofte betragtes 15F-FDG PET førstevalg. En lav betaamyoloid, høj tau eller høj fosforyleret tau kan støtte diagnosen.
ADL: Skal vurderes som en del af udredningen. Ofte vil man anvende FAQ-IADL til at vurdere dette. Her vil en score over 4-8 ofte betyde påvirket ADL.
Neuropsykologisk undersøgelse: Anvendes ved tvivlstilfælde.
Behandling
Behandling af demens handler om en samlet indsats rettet mod patienter og pårørende. Dette indebærer blandt andet den nødvendige støtte i hjemmet og fysisk aktivitet.
Kolinesterasehæmmer: Omfatter donepezil, rivastigmin og galantamin. De øger mængden af acetylkolin i synapserne, og har en effekt på kognition, ADL-funktioner og neuropsykiatriske symptomer. Effekten er symptomatisk, ikke sygdomsmodificerende. De udsætter symptomer og funktionstab med ca. 6-12 måneder. Kolinesterasehæmmere har især en effekt ved let-moderat Alzheimers demens, men ikke på MCI. Sundhedsstyrelsen anbefaler anvendelse af kolinesterasehæmmere ved let-moderat Alzheimers demens, mens kun donepezil anvendes ved svær Alzheimers demens. Startdosis af Donepezil er 5 mg dgl. og dette kan øges til 10 mg dgl. efter 4 uger.
NMDA-antagonister: Memantin er en partiel glutamatreceptorantagonist, som har en effekt på kognition, ADL-funktioner og neuropsykiatriske symptomer. Det gives til pt. med moderat-svær Alzheimers demens. Startdosis er 5 mg, og dette kan øges med 5 mg ugentligt op til 20 mg dgl.
Kombinationsbehandling: Det anbefales ikke rutinemæssigt at anvende kombinationsbehandling med både kolinesterasehæmmere og NMDA-antagonister.
Monoklonale antistoffer: En gruppe kommende lægemidler, der er rettet mod at reducere betaamyloid i hjernen med monoklonale antistoffer er på vej. Ingen er endnu godkendt i EMA. Eksempler er Aducanumab, Lecanemab, Donanemab og Gantenerumab.
Antipsykotika: Antipsykotika har været anvendt mod adfærdsforstyrrelser ved demens (BPSD), men langvarig behandling frarådes generelt.
Søvnforstyrrelser: Ved søvnforstyrrelser kan man forsøge at behandle med Melatonin, Mirtazapin eller Mianserin.
Høretab: Ved høreproblemer vil man ofte få vurderet hørelsen, da høreproblemer kan øge risikoen for kognitiv svækkelse.
Behandlingspause: Ved meget svær demens kan man overveje en behandlingspause for medicin, og hvis den går godt da seponering. Ved klinisk forværring, herunder aftagende funktionsniveau, øget plejebehov og mere adfærdsforstyrrelser og psykiske symptomer inden for 2-4 efter, genoptages behandlingen.
Yderligere litteratur
NKR
Sundhedsstyrelsen har udgivet en række Nationale Kliniske Retningslinjer relevant for demens. Det omfatter bl.a. om Demens og Medicin (2018) samt Udredning og behandling af demens (2013).
Statusartikler
Ugeskrift for læger har i 2017 udgivet en statusartikel om Alzheimers sygdom.
Referencer
Her kan du finde en liste med referencer der er anvendt i denne artikel. Der er også angivet direkte henvisninger i teksten samt ved anvendelse af billeder og figurer.