Jernmangel er en tilstand hvor kroppens tilgængelighed af jern er utilstrækkelig ift. behovet, og kan være med eller uden samtidig anæmi (kaldes ved anæmi for jernmangelsanæmi). Jernmangel hvor årsagen er utilstrækkelige jerndepoter kaldes absolut jernmangel, mens det kaldes funktionel jernmangel hvis årsagen er at kapaciteten for at levere jern til kroppen er utilstrækkelig.
Ætiologi
Jernmangel kan skyldes manglende indtag (fx. ernæringsproblemer), øget forbrug (fx. graviditet og amning), mindre optagelse (fx. cøliaki og bariatrisk kirurgi) og blodtab (fx. menstruation, bloddonation og GI-blødning). Nogle former for medicin kan øge risiko for jernmangel, herunder NSAID, trombocythæmmere, AK-behandling og PPI.
Det er vigtigt at være opmærksom på at jernmangel uden anæmi (non-anæmisk jernmangel) også kan give symptomer. For eksempel er mitokondrier afhængig af jern for at kunne producere energi.
Jernmangelsanæmi: Jern findes især i erythrocytterne, hvor 70% af kroppens jern findes. Derfor vil jernmangel derfor ofte også debutere med anæmi. Dette sker når jernmangel bliver så udtalt så erythropoiesen bliver kompromiteret. Jern fra erythrocytter genanvendes ved at blive optaget i makrofager, og dette står for 90% af kroppens jernbehov.
Kroniske sygdomme: Nogle kroniske sygdomme (fx. hjertesvigt, kronisk nyresygdom og inflammatoriske tarmsygdomme) har et kontinuerligt inflammatorisk stimuli som øger hepcidin niveauet og hæmmer jernoptagelsen.
Inflammatoriske tilstande: Ved inflammatoriske tilstande fører cytokiner (fx. IL-6) til en stigning i hepcidin. Dette hæmmer kroppens evne til at binde jern til transferrin og dermed tilgængeligheden af jern for kroppen. Dette fører til et fald i transferrinmætning (TSAT), hvorfor denne anvendes ved inflammatoriske tilstande.
Udredning & diagnostik
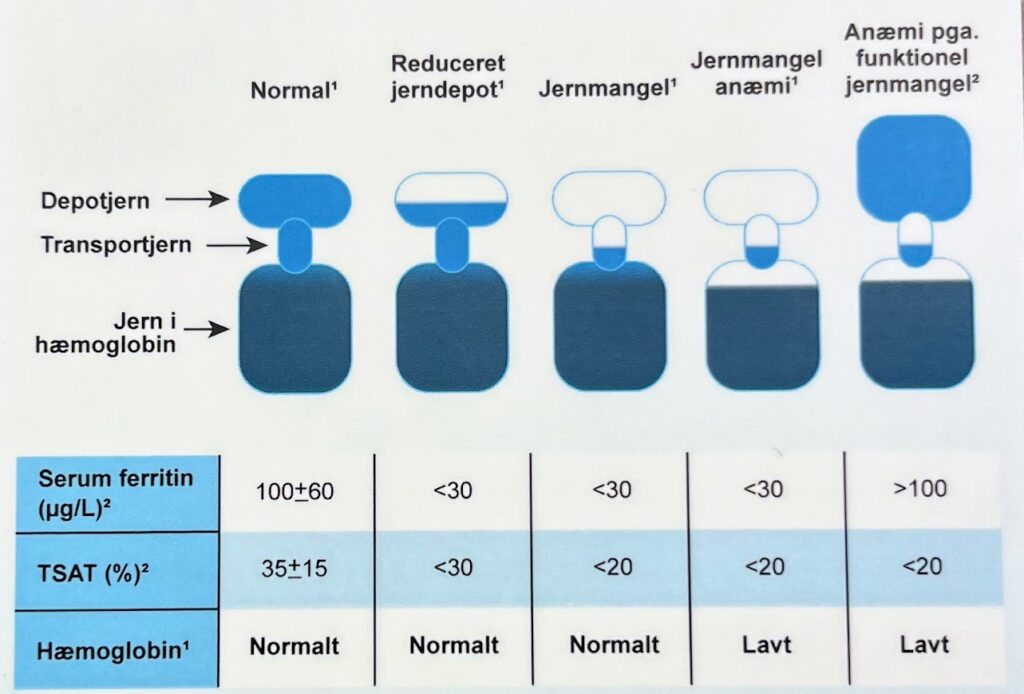
Guldstandarden for diagnosticering af jernmangel er en knoglemarvsbiopsi, men da dette er en invasiv procedure, diagnostocieres det oftest udfra en blodprøve. En alternativ guldstandard beskrives nogle steder som en leverbiopsi. Ferritin er den mest pålidelige markør til at diagnosticere jernmangel, men da den samtidig er en akutfasereaktant anvendes nogle gange også transferrinmætning til diagnosen. En ferritin under 30 µg/L har en sensitivitet på 92% og specificitet på 98% for jernmangel.
Ferritin er samtidig en akutfasereaktant og stiger også hos ældre. I de tilfælde vil man ofte anvende en højere grænseværdi for ferritin sammenholdt med lav transferrinmætning. Ved hjertesvigt anbefales en grænseværdi for ferritin på 100 eller på 300 samtidig med transferrinmætning under 20%. Ved kronisk nyresygdom anbefales en grænseværdi på 300 samtidig med en transferrinmætning under 30%.
| Patienter | Ferritin | Transferrinmætning |
|---|---|---|
| Generelt | <30 µg/L | – |
| Inflammatoriske tilstande | <100 µg/L | <20% |
| Hjertesvigt | <100 µg/L | – |
| <300 µg/L | <20% | |
| Nyresvigt | <500 µg/L | <30% |
Symptomer: Symptomer ved jernmangel kan være diffuse, også ved non-anæmisk jernmangel.
Paraklinik: Absolut jernmangel vil klassisk betyde lav MCV, lav ferritin, lav transferrinmætning, lav hepcidin. RDW vil typisk være forhøjet.
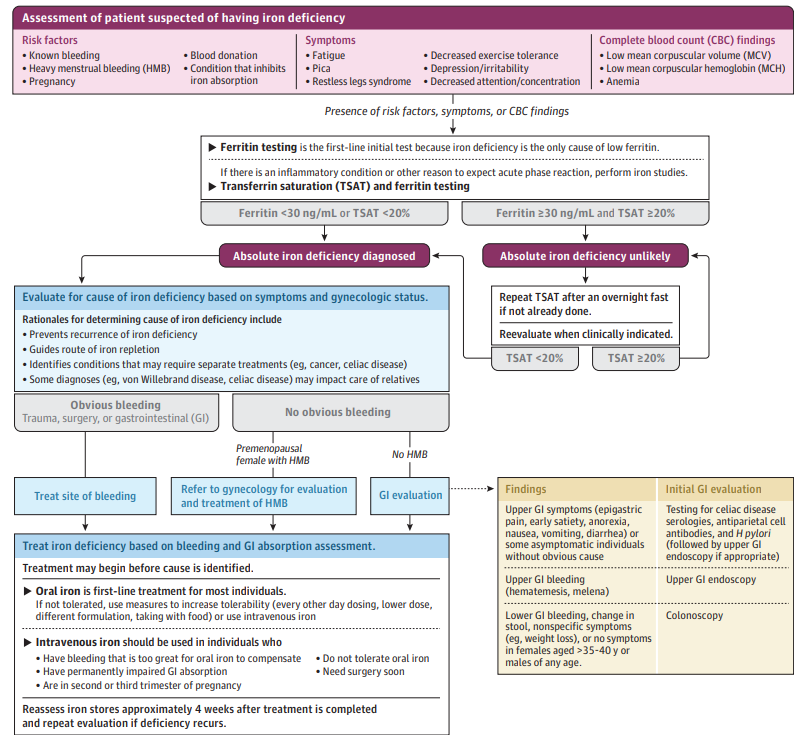
Ved konstatering af jernmangel skal man udrede for årsagen hertil, hvilket som udgangspunkt er det samme som udredning for jernmangelsanæmi.
Ved mistanke til intestinal jernmalabsorption, kan man gennemføre en jernabsorptionstest. Hvis denne viser en stigning i p-jern på under 18 µmol/l, har pt. sandsynligvis intestinal malabsorption.
Behandling
Værdien af behandlingen af isoleret jernmangel uden anæmi er omdiskuteret og evidensen baseret på forholdsvis små studier. Behandling af tre grupper fremhæves dog her:
- I.v. jernbehandling har formentlig en effekt på symptomer og risiko for indlæggelse ved hjertesvigtspatienter med symptomatisk HFrEF og HFmrEF. Der er ikke nogen signifikant effekt på mortaliteten.
- I.v. jernbehandling ved kronisk nyresygdom har formentlig effekt på mindre behov for EPO, mulige kardiovaskulære fordele og mindre behov for blodtransfusion.
- Korrektion af jernmangel ved inflammatoriske tarmsygdomme har formentlig effekt på livskvalitet.
Diæt: Optagelse af jern er højere ved hæmjern (f.eks. i lever, rødt kød, fjerkræ og skaldyr) sammenlignet med frit jern (f.eks. fra planter). Te, kaffe, kakao og rødvin hæmmer optagelsen af jern og bør undgås.
Peroral behandling: Peroral jernbehandling er førstevalg, men ved nogle tilstande (fx. hjertesvigt) vil i.v. behandling være at foretrække grundet nedsat optagelse. Peroral jernbehandling skal tages mindst 1 time før eller 2 timer efter et måltid. Bivirkninger kan være obstipation, diarre, mavesmerter og kvalme. Præparater baseret på controlled-release eller jern-polymatosekomplekser menes at være associeret med færre bivirkninger, men er dyrere. Nogle præparater findes kombineret med vitamin C, som menes at øge optagelsen af jern.
Intravenøs behandling: Intravenøs jernbehandling er ikke generelt førstevalg, men anvendes ved nogle tilstande. Indikationer er som regel hjertesvigt, kronisk nyresygdom, inflammatoriske tarmsygdomme, malabsorption, utilstrækkelig effekt af peroral behandling eller behov for hurtig stigning. Bivirkninger kan være permanent farvning af huden, hypofosfatæmi og i sjældne tilfælde anafylaksi. Det bør ikke iværksættes samtidig med en infektion, da dette kan øge vækst af bakterier og hæmme immunforsvaret. Eksempler på præparater og dosis der kan gives:
- MonoFer (Ferriderisomaltose): Der gives typisk 1.000 mg i.v. á 100 mg/ml (=10 ml) opløst i 250 ml isoton NaCl over mindst 15 minutters infusion, dog maks. 20 mg/kg, dvs. reduceret dosis ved vægt<50 kg.
- VenoFer (Jern(III)-hydroxid-saccharosekompleks): Der gives typisk 100 mg i.v. opløst i 100 ml isoton NaCl á 20 mg/ml (=5 ml) over mindst 15 minutters infusion.
- Ferinject (Ferricarboxymaltose): Dosering afhænger af Hb og vægt, se Promedicin.
Yderligere litteratur
Guidelines
DSGH har udgivet en guideline til udredning og behandling af jernmangelsanæmi.
Det europæiske selskab for kardiologi ESC har i 2023 opdateret deres guideline for jernbehandling ved hjertesvigt.
Det internationale nefrologiske selskab KDIGO har i 2012 udgivet guidelines for jernbehandling ved kronisk nyresygdom.
Reviews
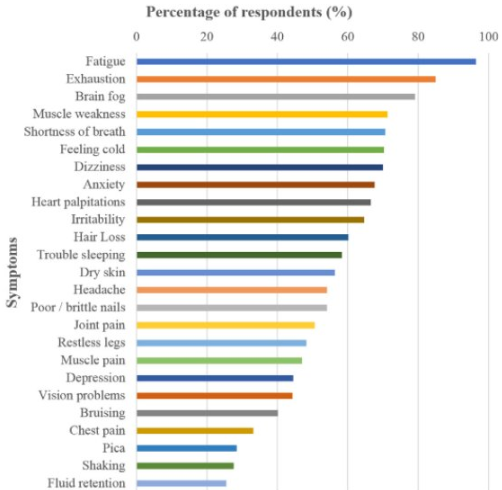
Dugan et. al. har i 2021 udgivet et fint review om non-anæmisk jernmangel hos kvinder og historien bag jernmangel. Her fremgår også en figur med et overblik over diversiteten i symptomer ved jernmangel.
Auerbach et. al. udgav i 2025 et review omkring jernmangel.
Referencer
Her kan du finde en liste med referencer der er anvendt i denne artikel. Der er også angivet direkte henvisninger i teksten samt ved anvendelse af billeder og figurer.
- Balendran S, Forsyth C. Non-anaemic iron deficiency. Aust Prescr. 2021 Dec;44(6):193-196. doi: 10.18773/austprescr.2021.052. Epub 2021 Dec 1. PMID: 35002031; PMCID: PMC8671013.
- Dignass A, Farrag K, Stein J. Limitations of Serum Ferritin in Diagnosing Iron Deficiency in Inflammatory Conditions. Int J Chronic Dis. 2018 Mar 18;2018:9394060. doi: 10.1155/2018/9394060. PMID: 29744352; PMCID: PMC5878890.
- Drüeke TB, Parfrey PS. Summary of the KDIGO guideline on anemia and comment: reading between the (guide)line(s). Kidney Int. 2012 Nov;82(9):952-60. doi: 10.1038/ki.2012.270. Epub 2012 Aug 1. PMID: 22854645.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, Burri H, Butler J, Čelutkienė J, Chioncel O, Cleland JGF, Crespo-Leiro MG, Farmakis D, Gilard M, Heymans S, Hoes AW, Jaarsma T, Jankowska EA, Lainscak M, Lam CSP, Lyon AR, McMurray JJV, Mebazaa A, Mindham R, Muneretto C, Francesco Piepoli M, Price S, Rosano GMC, Ruschitzka F, Skibelund AK; ESC Scientific Document Group. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023 Oct 1;44(37):3627-3639. doi: 10.1093/eurheartj/ehad195. Erratum in: Eur Heart J. 2024 Jan 1;45(1):53. PMID: 37622666.
- Udredning og behandling af uforklaret anæmi med jernmangel uden synlig blødning (DSGH 2022)
- The misogyny of iron deficiency (Anaesthesia. 2021)
- Auerbach M, DeLoughery TG, Tirnauer JS. Iron Deficiency in Adults: A Review. JAMA. 2025;333(20):1813–1823. doi:10.1001/jama.2025.0452