Hyponatriæmi er en tilstand hvor der er for lavt niveau af natrium i blodet, hvilket også kaldes for saltmangel. Det er en meget hyppig tilstand hos ældre, og giver anledning til mange sygehusindlæggelser hvert år.
Ætiologi
Ved hyponatriæmi sker der en osmotisk transport af væske ind i hjernen, hvilket resulterer i hjerneødem. Hjernen forsøger at forsvare sig mod dette, ved at transportere effektive osmolytter (organiske osmolytter) ud af hjernen, så balancen genetableres. Denne proces tager ca. 48 timer, og akut hyponatriæmi vil derfor kunne resultere i hjerneødem. Hvis hyponatriæmi korrigeres for hurtigt, når hjernen ikke at genetablere de organiske osmolytter i hjernen igen (de syntetiseres typisk påny), og dette kan give osmotisk demyelinering.
Der findes mange forskellige årsager til hyponatriæmi, og ofte er årsagen multifaktorel. Patofysiologien bag hyponatriæmi er kompleks, men her omtales nogle af de centrale ting. De hyppigste årsager til hyponatriæmi er SIADH (35%), hypovolæmi (32%), hypervolæmi som hjertesvigt, levercirrose og angioødem (20%), thiazider (7%), primær polydipsi (2%) og binyrebarkinsufficiens (2%).
ADH: Hyponatriæmi opstår grundet en ubalance, hvor der i kroppen er relativt mere ekstracellulær væske ift. Natrium og Kalium (udskiftelige kationer). Det kan være associeret med en ændring i ADH/Vasopressin aktiviteten, der regulerer væskebalancen. Når osmolaliteten falder i blodet, sker der en ændring i cellestræk i osmoreceptive neuroner i hypothalamus, hvilket stimulerer til tørst og frigivelse af ADH fra hypofysen. ADH fører til en øget reabsorption af væske i nyrerne, og dermed en opkoncentrering af urinen.
Tonicitet: Hyponatriæmi kan være hypoton, hyperton eller isoton afhængig af den effektive osmolalitet. Det hyppigste er en hypoton hyponatriæmi, hvor både Natrium-koncentrationen og den effektive osmolalitet er lav. Dette fører til en transport af væske fra ekstracellulærrummet til intracellulærrummet, grundet forskel i osmolaliteten, hvilket fører til cellulær ødem. Svære symptomer på hyponatriæmi opstår grundet hjerneødem og øget intrakranielt tryk. Hjernen kan dog langsomt adaptere sig til det hypotone miljø, ved at reducere indholdet af osmotisk aktive partikler i cellerne. Dette adaption tager typisk 24-48 timer og hjerneødem opstår derfor typisk ved hurtige ændringer i se-Na. Nogle gange indeholder blodet andre osmotisk aktive partikler, f.eks. glukose, mannitol eller glycin. Dette fører til en øget effektiv osmolalitet, hvilket reducerer se-Na grundet mere væske transporteres fra intracellulærrummet. Dette er en isoton eller hyperton hyponatriæmi.
Diarre og opkast: Hyponatriæmi kan opstå ved tab af Natrium. Dette kan f.eks. ske ved diarre, hvor der sker tab gennem GI-kanalen. Når dette sker vil nyren tilbageholde Na, hvorved urin-natrium falder. Ved opkast opstår der metabolisk alkalose, hvilket medfører renal udskillelse af Na, da Na ledsager bikarbonat i nyrerne.
Andre tab: Der kan også ske et transdermalt tab af Na, når man sveder, ved blødning,
Medicin: Noget medicin medfører et renalt tab af Natrium. Det gælder Thiazider, der øger effekten af ADH, enten ved direkte at stimulere til ADH frigivelsen eller øge samlerørernes følsomhed overfor ADH. Effekten er individuelt, idet nogle får denne bivirkning ved Thiazider, mens andre ikke gør. Loopdiuretika giver sjældent hyponatriæmi, fordi de reducerer osmolaliteten i nyrernes medulla, hvilket begrænser nyrernes evne til at koncentrere urinen. Kaliumbesparende diuretika og Amilorid kan også give Hyponatriæmi. Andet medicin der typisk kan udløse hyponatriæmi kan være SSRI, PPI, ACE-hæmmere, Minirin samt antiepileptika..
Binyreinsufficiens: Ved primær binyreinsufficiens medfører hypoaldosteronisme renalt Na tab og efterfølgende hyponatriæmi. Ved sekundær binyreinsufficiens er mekanismen en anden. Her vil den lave cortisol-koncentration medføre mindre hæmning af ADH ved hypothalamus, hvilket betyder at mere væske holdes tilbage i nyrerne og at Na koncentrationen falder.
Hypotyrodisme: Hypotyrodisme giver kun sjældent hyponatriæmi.
Cerebral salt wasting: Intrakranielle sygdomme, som f.eks. SAH, kan medføre hyponatriæmi ved et renalt tab af Na – såkaldt cerebral salt wasting. Patogenesen er kompliceret, men indvolverer brain natriuretic peptide. Det ses ved ødemer, som for eksempel ved hjernetumorer. Denne tilstand kan være vigtigt at erkende, fordi behandlingen er anderledes.
Nefropati: Nyresygdomme kan medføre renalt tab af Na, såkaldte salttabende nefropatier. Ved nyreinsufficiens mister nyrerne evnen til at fortynde urin og udskille væske, hvilket fører til hyponatriæmi.
Nefrotisk syndrom: Ved nefrotisk syndrom falder blodvolumen grundet lavere onkotisk tryk, hvilket stimulerer til ADH sekretion og dermed hyponatriæmi.
Hjertesvigt: Omkring 20-30% patienter med NYHA klasse III-IV hjertesvigt har også hyponatriæmi. Hyponatriæmi samtidig med hjertesvigt er associeret med en dårligere prognose. Grundet nedsat cardic output er den effektive arterielle volumen lavere, hvilket medfører større ADH sekretion og aktiviering af renin-angiotensin-systemet og urin-osmolaliteten stiger.
Leversvigt: Hyponatriæmi samtidig med leversvigt er også associeret med en dårligere prognose. Systemisk vasodilatiation og arterie-venøs shunting af blod medfører mindre effektiv arteriel volumen, hvilket ligesom ved hjertesvigt fører til hyponatriæmi.
SIADH: Euvolæmisk hyponatriæmi opstår grundet øget kropsvæske ift. salt. Dette kan skyldes en uhensigtsmæssig frigivelse af ADH (SIADH) eller lavt indtag af salt. SIADH er forholdsvis hyppig, og den kaldes uhensigtsmæssig fordi ADH frigives uafhængigt af effektive osmolalitet i blodet. Grundet den øgede ADH aktivitet vil også urin osmolaliteten være høj ved SIADH. SIADH er en udelukkelsesdiagnose og kriterier for SIADH omfatter bl.a. euvolæmisk hyponatriæmi, urin-osmolalitet>100 mOsm/kg, p-osmolalitet<275 mOsm/kg, urin-natrium>30 mmol/l og fravær af binyreinsufficiens, thyroideasygdomme, hypofysesygdomme, nyreinsufficiens samt ingen nylig anvendelse af thiazider. Hyppigt er det også karakteristisk at det ikke lykkedes at korrigere hyponatriæmi med saltvand, men i stedet med væskerestriktion. De hyppigste årsager til SIADH er cancer (især småcellet lungecancer), lungesygdomme (f.eks. pneumoni) eller CNS sygdomme (f.eks. SAH). Noget medicin kan også give SIADH.
Indtag af væske og salt: Hyponatriæmi kan opstå ved et højt væskeindtag eller lavt saltindtag. Patienter med primær polydipsi kan føre til indtagelse af mere væske end nyrerne kan udskille. Lavt saltindtag fører til mindre væskeudskillelse, fordi nyrerne kræver 50-100 ml solutter for at udskille 1 L væske. Hvis saltindtaget er lavt er der ikke nok salte til at udskille væske, hvilket fører til væskeoverskud. Dette ses f.eks. ved anorexia nervosa, alkoholoverforbrug og en såkaldt “tea and toast” diæt.
Hospitalserhvervet hyponatriæmi: Ses ved behandling med i.v. væsker, der bliver hypotone efter indgift. Se også hypoton effekt af forskellige væsker i Natriumfolderen.
Aldring: Ældre er mere disponeret overfor hyponatriæmi. Dette skyldes blandt andet mindre tørstfornemmelse, mindre total kropsvæske (TBW), reduceret GFR, tab af evne til at koncentrere urin, nedsat følsomhed for ADH i nyrerne, comorbiditet og medicinbivirkninger.
Udredning & diagnostik
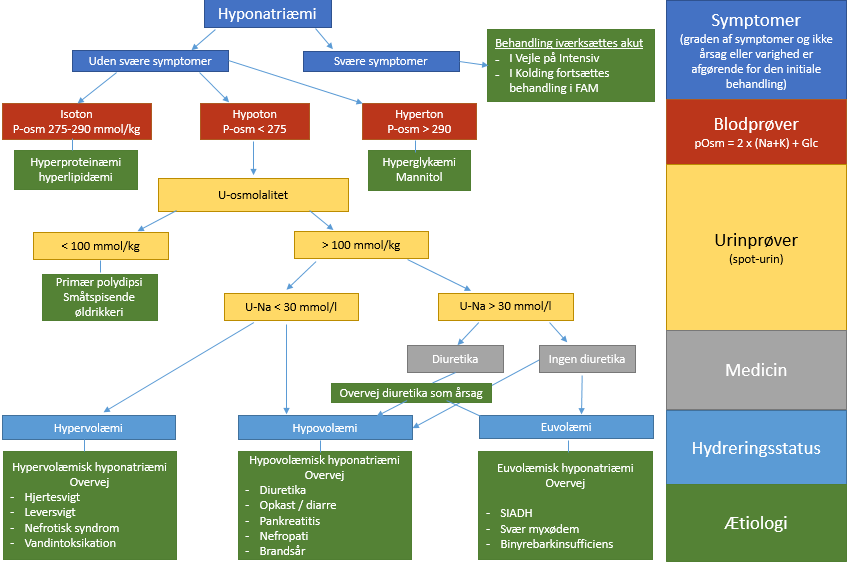
Hyponatriæmi diagnosticeres udfra en blodprøve. Efterfølgende skal hyponatriæmi klassificeres, hvilket kan gøres på flere måder, herunder efter grad, akut/kronisk og efter volumenstatus.
Paraklinik: Man bør kontrollere Hb, MCV, hæmatokrit, P-osmolalitet, ALAT, Bilirubin, INR, CRP, Leukocytter + difftælling, P-glukose, K, Na, kreatinin, karbamid, urat, lipidstatus og TSH.
Hyperglykæmisk hyponatriæmi: Hyperglykæmisk hyponatriæmi skal udelukkes. Ved hyperglykæmi kan man beregne den forventede se-Na, idet en stigning i BS på 5,6 giver et fald i se-Na på 1,7.
SIADH-prøver: Som led i udredning tages se-Na, se-osmolalitet, urin-Na og urin-osmolalitet. Se-osmolalitet er et udtryk for total osmolalitet og ikke nødvendigvis det samme som effektiv osmolalitet (hvor osmotisk aktive partikler der kan passere cellemembranen ikke er inkluderet), men effektiv osmolalitet kan aldrig være højere end total osmolalitet. Det betyder at en se-osmolalitet<275 mOsm/kg betyder at man pr. definition har en hypoton hyponatriæmi. Urin-osmolalitet kan tages på en spoturin i første omgang, helst taget samtidig med en blodprøve. Ved asymptomatisk hyponatriæmi anbefaler DES dog døgnurin. Hvis urin-osmolalitet<100 mOsm/kg da er årsag til hyponatriæmi for stort indtag af væske.
Nedenstående flowdiagram kan anvendes til at komme nærmere en årsag til hyponatriæmi:
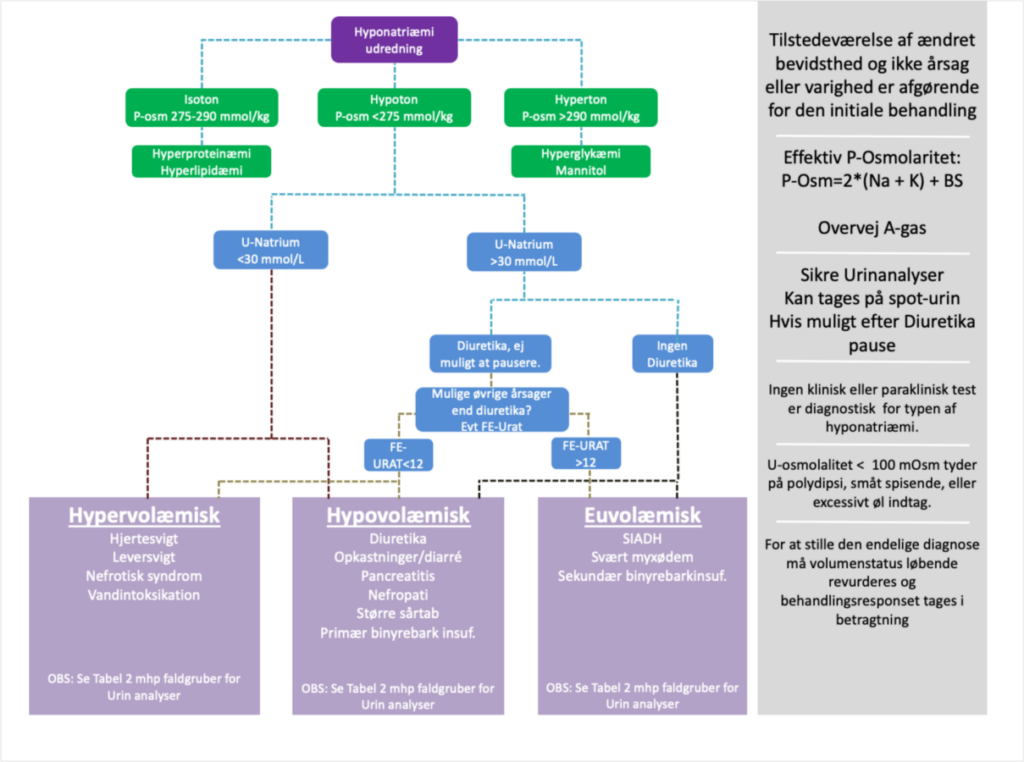
Malignitet: Hvis hyponatriæmi er uafklaret, bør man overveje muligheden for malignitet. Her bør der overvejes
Synachten-test: Ved mistanke til binyrebarkinsufficiens bør der gennemføres en Synachten-test. Her tages se-kortikotropin (ACTH) og se-kortisol ved 0 min og se-kortisol ved 30 minutter efter der er indgivet Synacthen. Hvis se-kortisol (30 min) > 420 er der normal binyrebarkfunktion, hvis under tyder det på binyrebarkinsufficiens. Samtidig høj ACTH tyder på primær binyrebarkinsufficiens, mens lav ACTH tyder på sekundær binyrebarkinsufficiens.
FE-urat: Bruges ved mistanke til SIADH. Fraktioneret urat-udskillelse kan findes ved formlen FE-urat = (U-urat * P-kreatinin)*100/(P-urat * U-kreatinin). FE-urat > 12 tyder på SIADH med sentivitet på 66% og specificitet på 77%.
Pseudohyponatriæmi: Ved mistanke til pseudohypernatriæmi (f.eks. ved paraproteinæmi eller hyperlipidæmi) kan man kontrollere se-Na på V-gas eller A-gas, hvor pseudohypernatriæmi ikke forekommer.
Definitioner
Hyponatriæmi er en elektrolytforstyrrelse hvor se-natrium (se-Na) < 135 mmol/l. Den kan yderligere inddeles i sværhedsgrader:
- Mild hyponatriæmi: Se-Na 130-135 mmol/l
- Moderat hyponatriæmi: Se-Na 125-129 mmol/l
- Svær hyponatriæmi: Se-Na < 125 mmol/l
Der skelnes mellem akut hyponatriæmi (hyponatriæmi opstået inden for 48 timer) og kronisk hyponatriæmi (hyponatriæmi opstået over mere end 48 timer). Hvis man ikke kan klassificere en hyponatriæmi som hverken akut eller kronisk behandles den som kronisk.
Hyponatriæmi kan også inddeles efter volumenstatus i hypovolæmisk, euvolæmisk og hypervolæmisk hyponatriæmi. Udfra p-osmolalitet kan hyponatriæmi opddeles efter tonicitet:
- Hypoton hyponatriæmi: P-osmolalitet < 275 mmol/l
- Isoton hyponatriæmi: P-osmolalitet 275-290 mmol/l
- Hyperton hyponatriæmi: P-osmolalitet > 290 mmol/l
Translokationshyponatriæmi er hyperglykæmi-induceret hyponatriæmi. Dette opstår fordi se-Na falder 0,4 mmol/l for hver stigning i se-glukose på 1 mmol/l. Pseudohyponatriæmi er falsk for lav se-Na grundet hyperlipidæmi eller paraproteinæmi. Hospitalserhvervet hyponatriæmi er hyponatriæmi der opstår grundet hospitalsbehandling med hypotone væsker.
Symptomer
Der skelnes mellem asymptomatisk hyponatriæmi og symptomatisk hyponatriæmi, hvor symptomerne kan inddeles i moderate eller svære symptomer:
- Moderate symptomer: Kvalme uden opkast, konfusion, hovedpine.
- Svære symptomer: Opkast, hjerterelaterede symptomer, respiratoriske symptomer, muskelrigiditet, ændret bevidsthed, kramper.
Hyponatriæmi kan også være associeret med gangforstyrrelser, fald, koncentrationsbesvær, kognitiv svækkelse.
For Symptomatisk hyponatriæmi skal man forvente noget tid efter behandling før symptomer forsvinder.
Behandling
Behandling af hyponatriæmi afhænger af symptomer, om det er akut eller kronisk, om der er reduceret cirkulatorisk volumen, om der er øget ekstracellulær væske eller SIADH.
Ved svære symptomer: Hyponatriæmi med svære symptomer er tegn på hjerneødem, der giver neurologiske symptomer. Det skal behandles med hyperton saltvand (150 ml 3% NaCl) over 20 minutter. Efter 20 minutter kontrolleres se-Na og gentage hyperton saltvand, hvis se-Na er steget under 5 mmol/l. Dette kan gentages flere gange hvert 20. minut den første time. Ofte er en korrektion på 4-6 mmol/l nok til at revertere de mest seriøse tilfælde af hjerneødem.

Ved hypovolæmisk hyponatriæmi: Giv isoton NaCl eller balanceret krystalloid med hastighed på 0,5-1,0 ml/kg/time. Ved korrektion af hypovolæmisk hyponatriæmi er der særlig risiko for overkorrektion, da behandling med væsketerapi vil supprimere forhøjet ADH og medføre større vanddiurese og dermed en hurtig stigning i se-Na.
Ved hypervolæmisk hyponatriæmi: Overvej at behandle med væskerestriktion. Som udgangspunkt ikke nødvendigt at behandle med isoton NaCl ved hjertesvigt. Ofte er det nok at justere dosis af diuretika.
Ved SIADH: Førstevalg ved behandling af SIADH er væskerestriktion.
Ved Cerebral salt wasting: Behandles med i.v. hyperton NaCl, evt. Florinef 0,1-0,3 mg/døgn. Skal ikke behandles med væskerestriktion.
Korrektionshastighed: For risikopatienter ift. udvikling af osmotisk demyelinering korrigeres op til 6 mmol/l pr. døgn, mens det for andre maks. korrigeres 8 mmol/l pr. døgn. Andre guidelines anbefaler at korrigere op til 10 mmol/l første døgn, og herefter 8 mmol/l de efterfølgende døgn, indtil se-Na>130.
Ved overkorrektion: Gives enten 10 ml/kg postevand på sonde eller 10 ml/kg 5% glukose i.v. over 2 timer. Ved fortsat for stor stigning kan man prøve med Desmopressin 2 µg i.v. eller 120 µg smelttablet.
Medicin: Pauser medicin der kan udløse hyponatriæmi. Ved thiazidudløst hyponatriæmi bør man overveje CAVE, da stor risiko for ny hyponatriæmi når behandling genoptages.
Samtidig hypokaliæmi: Ved samtidig korrektion af hypokaliæmi, vil se-Na stige mere grundet dette.
Thiamin+B-combin: Gives på vid indikation.
Prognose
Hyponatriæmi er associeret med øget indlæggelsestid, øget morbiditet og øget mortalitet.
Komplikationer
Ved for hurtig korrektion af hyponatriæmi er der risiko for udvikling af osmotisk demyelinering – denne tilstand er dog meget sjældent. Symptomer på dette er bl.a. dysartri, dysfagi, paraparese/quadriparese, letargi, konfusion, kramper eller koma.
Hypoton hyponatriæmi kan i sig selv også medføre hjerneødem, hvis hjernen ikke når at adaptere til ændringerne i det hypotone miljø, hvilket hyppigst ses ved akut hyponatriæmi.
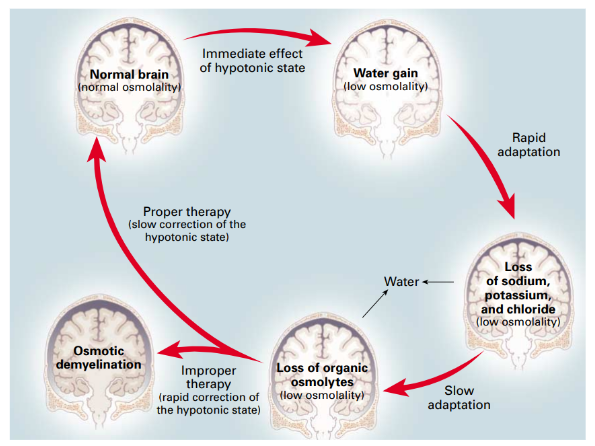
Non-hypoton hyponatriæmi kan ikke give hjerneødem.
Yderligere litteratur
Guidelines
Dansk Selskab for Endokrinologi har i 2022 udgivet en NBV om hyponatriæmi. DASAIM har også lavet en vejledning for håndtering af hyponatriæmi, heraf også en tilhørende Natriumfolder.
Den europæiske guideline er udarbejdet af det europæiske selskab for endokrinologi (ESE), nefrologi (ERA) og intensiv behandling (ESICM) i fællesskab. Denne er senest opdateret i 2014.
Den amerikanske guideline er udarbejdet af det amerikanske selskab for praktiserende læger (AAFP). Denne er netop opdateret 2023, og blev før dette opdateret i 2015.
Interessante studier
Kohortestudie fra 2023 undersøgte forskelle mellem forskellige korrektionshastigheder ved hyponatriæmi. De fandt at en langsom korrektionshastighed var associeret med højere mortalitet og længere indlæggelsestid. De fandt også at osmotisk demyelering er en sjælden komplikation, og der var ikke nogen oplagt sammenhæng mellem risikoen for dette og korrektionshastighed.
Referencer
Her kan du finde en liste med referencer der er anvendt i denne artikel. Der er også angivet direkte henvisninger i teksten samt ved anvendelse af billeder og figurer.
- Natriumfolderen (DASAIM 2024)
- Hyponatriæmivejledning (DASAIM 2024)
- NBV for Hyponatriæmi (Dansk Selskab for Endokrinologi, 2022)
- NBV for Hyponatriæmi med bevidsthedsændring/svære symptomer (Dansk Selskab for Endokrinologi)
- Natriumfolderen (Lægemiddelstyrelsen, 2022)
- Spasovski G, Vanholder R, Allolio B, Annane D, Ball S, Bichet D, Decaux G, Fenske W, Hoorn EJ, Ichai C, Joannidis M, Soupart A, Zietse R, Haller M, van der Veer S, Van Biesen W, Nagler E; Hyponatraemia Guideline Development Group. Clinical practice guideline on diagnosis and treatment of hyponatraemia. Eur J Endocrinol. 2014 Feb 25;170(3):G1-47. doi: 10.1530/EJE-13-1020. Erratum in: Eur J Endocrinol. 2014 Jul;171(1):X1. PMID: 24569125.
- Miller NE, Rushlow D, Stacey SK. Diagnosis and Management of Sodium Disorders: Hyponatremia and Hypernatremia. Am Fam Physician. 2023 Nov;108(5):476-486. PMID: 37983699.
- Braun MM, Barstow CH, Pyzocha NJ. Diagnosis and management of sodium disorders: hyponatremia and hypernatremia. Am Fam Physician. 2015 Mar 1;91(5):299-307. PMID: 25822386.
- Adrogué HJ, Madias NE. Hyponatremia. N Engl J Med. 2000 May 25;342(21):1581-9. doi: 10.1056/NEJM200005253422107. PMID: 10824078.
- Harish Seethapathy, M.D., Sophia Zhao, Ph.D., Tianqi Ouyang, M.P.H., Christie Passos, B.A., Adviti Sarang, B.S.A., Pui W. Cheung, M.D., M.S., Sushrut S. Waikar, M.D., M.P.H., David J.R. Steele, M.D., Sahir Kalim, M.D., M.M.Sc., Andrew S. Allegretti, M.D., M.Sc., Juan Carlos Ayus, M.D., and Sagar U. Nigwekar, M.D., M.M.Sc. Severe Hyponatremia Correction, Mortality, and Central Pontine Myelinolysis. NEJM Evid 2023;2(10). DOI: 10.1056/EVIDoa2300107.